Behandlungen: Nuklearmedizinische Therapien
Das häufigste Behandlungsverfahren in der Nuklearmedizin ist die Radio-Jod-Therapie, die sich bei ganz unterschiedlichen Schilddrüsenerkrankungen als sehr wirksame Methode bewährt hat.
Darüber hinaus gibt es aber auch zielgerichtete nuklearmedizinische Therapien für Tumorerkrankungen und entzündliche Gelenkerkrankungen, bei denen spezifische Radioisotope bzw. radiomarkierte Antikörper zum Einsatz kommen.
Dazu zählen die Radioligandentherapie mit PSMA beim fortgeschrittenen Prostatakarzinom sowie die Peptid-Radio-Rezeptor-Therapie (PRRT) bei neuroendokrinen Tumoren.
Diese Behandlung können Sie in folgenden
Standorten erhalten:
Weiterführende Informationen:
Radio-Jod-Therapie
Zur Behandlung von unterschiedlichen Schilddrüsenerkrankungen ist die Radio-Jod-Therapie (Jod131) eine besonders schonende Alternative zur Operation.
Die Radio-Jod-Therapie wird insbesondere bei den verschiedenen Formen der Schilddrüsenüberfunktion (Hyperthyreose) wie z.B. der Basedowschen Erkrankung oder dem autonomen Adenom eingesetzt. Sie kann aber auch wirksam sein bei einer Schilddrüsenvergrößerung (Struma). Eine weitere Bedeutung hat die Radio-Jod-Therapie in der Nachbehandlung von Schilddrüsenkrebs.
Eine Radio-Jod-Therapie ist eine Strahlenbehandlung, deren Vorteil auf zwei spezifischen Faktoren beruht:
- Die strahlende Substanz (Jod131) wird im Körper nahezu ausschließlich von der Schilddrüse aufgenommen und wirkt damit nur unmittelbar dort.
- Die maximale Reichweite des Jod131 ist mit 2,2 mm sehr kurz und erlaubt damit eine gezielte Bestrahlung der Schilddrüse.
Die Dosis im Bereich der Schilddrüse kann aufgrund exakter Berechnungen genau auf die individuelle Schilddrüsenerkrankung und -größe abgestimmt werden. Das sichert den Behandlungserfolg.
Die allgemeine Belastung des Körpers durch die Jod131 Strahlen ist gering.
Zur Radio-Jod-Behandlung muss der Patient für einige Tage stationär aufgenommen werden.
Radioligandentherapie mit PSMA
Die Radioligandentherapie (RLT) mit Lutetium-177-PSMA ist ein neues, nuklearmedizinisches Therapieverfahren zur Behandlung des fortgeschrittenen, metastasierten, kastrationsresistenten Prostatakarzinoms.
PSMA steht für ProstataSpezifische MembranAntigen und ist ein Protein, das auf der Oberfläche von Prostatakarzinomzellen in hoher Dichte vorhanden ist.
Radioliganden sind radioaktive Teilchen, die sich an die Tumorzelle binden, in diesem Fall binden sich Lutetium-177-PSMA-Liganden an das PSMA, das Zellen des Prostatakarzinoms auf ihren Zellmembranen tragen. Durch die freiwerdende Betastrahlung werden diese Zellen zerstört. Die Wirkung entfaltet sich kontinuierlich über mehrere Wochen. Das gesunde umliegende Gewebe wird durch die geringe Reichweite der Strahlung dabei weitgehend geschont.
Wie wird die Behandlung durchgeführt?
Die Therapie wird per Infusion oder Injektion in eine Vene verabreicht.
Danach müssen Sie aus Strahlenschutzgründen mindestens 48 Stunden auf unserer Nuklearmedizinischen Station aufgenommen werden.
Einige Vorsichtsmaßnahmen gelten auch noch für die ersten Tage zu Hause.
Insgesamt wird diese Behandlung vier bis sechs Mal jeweils im Abstand von sechs Wochen durchgeführt. Danach sollten sich die Tumorbefunde zurückgebildet haben oder in ihrem Wachstum deutlich gebremst worden sein.
Ist die Radioligandentherapie mit PSMA in meinem Fall sinnvoll?
Bisher ist das Radiopharmakon nur für die Patienten zugelassen, bei denen der Krebs sich weiter ausbreitet, obwohl bei ihnen bereits Therapien wie Hormonentzugsbehandlungen, Bestrahlung, Chemotherapie sowie die Entfernung der Prostata durchgeführt wurden.
Wenn also nach diesen Behandlungen der PSA-Wert weiterhin hoch ist oder wieder ansteigt, kann anhand eines PSMA-PET-CT festgestellt werden, wo sich Metastasen gebildet haben und ob diese auf die PSMA-Therapie ansprechen.
Welche Voruntersuchungen sind notwendig?
Im Vorfeld zur Therapie wird im Rahmen einer PSMA-PET-CT untersucht, ob die Metastasen PSMA tragen und daher auf eine Therapie ansprechen können. Die schwachradioaktive Substanz für die PET-CT-Diagnostik dockt an die Tumorzellen an, die sich im Bild als leuchtende Flächen zeigen. Bei einer intensiven PSMA-Anreicherung in den Metastasen kann eine Radioligandentherapie mit Lutetium-177-PMSA für Sie erwogen werden.
Darüber hinaus sind aktuelle Laborwerte notwendig.
Alle erforderlichen Voruntersuchungen teilen wir Ihrem überweisenden Arzt mit.
Welche Nebenwirkungen sind möglich?
Die Therapie mit Lutetium-177 PSMA hat sich als gut verträglich erwiesen. Zu den häufigsten unerwünschten Nebenwirkungen zählen u.a.
- Müdigkeit
- Mundtrockenheit
- Übelkeit
- Veränderungen des Blutbildes
Werden die Kosten der Behandlung von der Krankenkasse übernommen?
Die Kostenübernahme der Therapie muss im Vorfeld mit Ihrer Krankenkasse geklärt werden.
PRRT bei neuroendokrinen Tumoren (NET)
Die Peptid-Radio-Rezeptor-Therapie (PRRT) ist ein nuklearmedizinisches Therapieverfahren zur Behandlung metastasierter neuroendokriner Tumore.
Neuroendokrine Tumore besitzen an der Zelloberfläche eine große Anzahl an Somatostatin-Rezeptoren. Bestimmte, dem Somatostatin ähnliche Substanzen (sog. Somatostatinanaloga) können radioaktiv markiert und intravenös verabreicht werden (z.B. das Präparat 177 Lutetium-DOTA-TATE, Handelsname Lutathera). Sie binden an die Somatostatin-Rezeptoren. So können die Tumorzellen bestrahlt werden.
In den vergangenen Jahren hat sich gezeigt, dass bei metastasierten NET mit einer PRRT auch langfristig gute Erfolge erzielt werden können.
Wie wird die Behandlung durchgeführt?
Etwa 1 Stunde vor Beginn der eigentlichen Therapie erhalten Sie eine Aminosäurelösung als Infusion, um die Nieren vor einer verstärkten Aufnahme des radioaktiven Therapiemedikaments zu schützen.
Das Therapiemedikament wird per Infusion oder Injektion in eine Vene verabreicht. So gelangt dieses über den Blutweg zu den Tumorzellen.
Aus Strahlenschutzgründen ist im Anschluss eine kurze stationäre Aufnahme von mindestens 48 Stunden erforderlich.
Die Therapie erfolgt in Zeitabständen von etwa drei bis vier Monaten mit insgesamt bis zu vier Therapiezyklen.
Ist die PRRT in meinem Fall sinnvoll?
Die Peptid-Radio-Rezeptor-Therapie mit Lutathera ist für neuroendokrine Tumore (NET), die vermehrt Somatostatinrezeptoren ausbilden und insbesondere für eher langsam wachsende Tumore, geeignet.
Ob fortgeschrittene NET im Einzelfall auf diese Therapie ansprechen, muss vor Beginn in der bildgebenden Diagnostik im PET-CT nachgewiesen werden.
Welche Voruntersuchungen sind notwendig?
Vor Therapiebeginn muss im PET-CT geprüft werden, ob fortgeschrittene NET auf das Radiopharmakon ansprechen.
Neben der üblichen Labordiagnostik erfolgt zudem eine Untersuchung der Nierenfunktion, da neben einer ausreichenden Knochenmarkreserve eine gute Nierenfunktion eine weitere wichtige Voraussetzung zur Durchführung der Therapie ist.
Welche Nebenwirkungen sind möglich?
Die Therapie mit Lutathera ist meist gut verträglich.
Zu den häufigsten unerwünschten Nebenwirkungen zählen u.a.
- Kreislauf- und Atembeschwerden
- Übelkeit und Erbrechen
- Kopfschmerzen
- vermehrte Flush-Symptomatik
- Veränderungen des Blutbildes
Werden die Kosten der Behandlung von der Krankenkasse übernommen?
Die Kostenübernahme der Therapie muss im Vorfeld mit Ihrer Krankenkasse geklärt werden.
Alpharadin-Therapie (Xofigo/Radium 223)
Bereits vor einigen Jahren wurde Xofigo® (Alpharadin) als Radium 223-Therapeutikum in Europa zugelassen. Hierbei handelt es sich um ein noch immer neuartiges Medikament gegen therapieresistente Prostatakarzinom-Metastasen. Alpharadin ist ein sogenanntes „Alpha-Therapeutikum“, das radioaktive Alphastrahlung abgibt und gezielt Krebszellen in Knochen bekämpfen kann. Aufgrund seiner kalziumähnlichen Eigenschaften wird es von aktiven Knochenmetastasen aufgenommen. Dort werden die Alpha-Partikel freigesetzt. Durch die ultrakurze Reichweite von 0,1 Millimeter entfalten die Alphastrahlen ihre Wirkung in den Metastasen, das umliegende Gewebe wird geschont.
Wie wird die Behandlung durchgeführt?
Die Behandlung mit Xofigo® findet ambulant statt. Alle vier Wochen erhalten Sie eine Injektion Sie brauchen für die Verabreichung von Xofigo® nicht nüchtern zu sein. Die Substanz wird in die Armvene injiziert. Das ist völlig schmerzfrei. Die radioaktive Substanz wird von den Knochenmetastasen aufgenommen. Der Rest wird über den Darm ausgeschieden. Nach einer kurzen Beobachtungsphase können Sie wieder nach Hause.
Ist die Alpharadin-Therapie auch in meinem Fall sinnvoll?
Die Indikation für eine Alpharadin-Behandlung stellt Ihr Urologe. Das typische Einsatzgebiet ist ein in die Knochen metastasiertes Prostata-Karzinom, das auf eine antihormonellen Therapie nicht anspricht. Neben der Therapieempfehlung des Urologen müssen folgende Voraussetzungen erfüllt sein:
- Voraussetzung für die Therapie ist der Nachweis von mehrspeichernden Knochenmetastasen in einer aktuellen Skelettszintigraphie
- Das Blutbild sollte normal oder annähernd normal sein
- Es dürfen keine frakturgefährdenden Metastasen vorliegen
- Bei gleichzeitigem Vorliegen von entzündlichen Darmerkrankungen besteht eine relative Kontraindikation
- Knochenfrakturen müssen orthopädisch stabilisiert werden
Kann eine Alpharadin-Therapie wiederholt werden?
Die Therapie kann im Abstand von 4 Wochen bis zu sechs Mal wiederholt werden. Das weitere Vorgehen nach den 6 Zyklen ist individuell abzuwägen.
Welche Nebenwirkungen sind möglich?
- Übelkeit
- Durchfall
- Erbrechen
- Schwellungen an Beinen, Knöcheln oder Füßen
- Veränderungen des Blutbildes
Werden die Kosten der Behandlung von der Krankenkasse übernommen?
Die Kostenübernahme der Therapie muss im Vorfeld mit Ihrer Krankenkasse geklärt werden.
Anmeldung downloaden
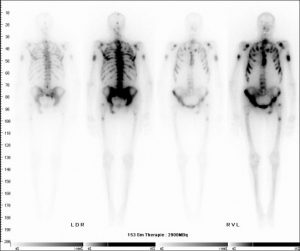
Samarium-Therapie
Die Samariumtherapie ist eine ambulante Schmerztherapie bei bösartigen Erkrankungen von Knochenmetastasen. Viele Krebspatienten mit Prostata-, Brust-, Lungenkrebs oder anderen Primärtumoren leiden unter schmerzhaften Knochenmetastasen, die ihre Lebensqualität erheblich beeinträchtigen. Oft können die Knochenschmerzen nur ungenügend mit Schmerzmitteln unterdrückt werden. Dies führt zu einer Spirale von immer höheren Schmerzmittelgaben, die wiederum viele Nebenwirkungen hervorrufen können, so verursachen Opiate beispielsweise Verstopfung, Müdigkeit und Atemprobleme.
Die Samariumtherapie setzt da an, wo die Schmerzen entstehen. Die Tochter-geschwülste werden in den Knochen behandelt. Hierfür wird Samarium-153 an Leitsubstanzen gekoppelt, die das Radionuklid in die Knochenmetastasen führt die dadurch von innen heraus bestrahlt werden. Die Reichweite der Strahlung beträgt nur wenige Millimeter, so dass das umgebene Gewebe hierbei weitestgehend geschont wird.
Wie wird die Behandlung durchgeführt?
Die Behandlung erfolgt ambulant, der Ablauf ähnelt dem Vorgehen bei einer Skelettszintigraphie. Planen Sie für die Therapie einen Aufenthalt von vier Stunden in der Klinik Dr. Hancken ein. Sie brauchen für die Verabreichung von Samarium-153 auch nicht nüchtern zu sein. Die Spritze mit Samarium-153 wird in die Armvene injiziert. Dies ist völlig schmerzfrei. Die radioaktive Substanz wird von den Knochenmetastasen aufgenommen. Der Rest wird von den Nieren ausgeschieden. Deswegen sollten Sie nach der Injektion viel Flüssigkeit zu sich nehmen. Nach etwa zwei bis drei Stunden wird eine Ganzkörperaufnahme angefertigt, um die Verteilung in den Metastasen zu dokumentieren.
Ist die Samariumtherapie in meinem Fall sinnvoll?
- Voraussetzung für die Therapie sind der Nachweis von mehrspeichernden Knochenmetastasen in einer aktuellen Skelettszintigraphie
- Das Blutbild sollte normal oder annähernd normal sein.
- Eine ausreichende Nierenfunktion ist notwendig.
- Es dürfen keine frakturgefährdenden Metastasen vorliegen.
Kann eine Samariumtherapie wiederholt werden?
Die Samariumtherapie kann grundsätzlich mehrmals wiederholt werden.
Welche Nebenwirkungen sind möglich?
Gelegentlich kann es in den ersten Tagen nach der Behandlung zu einer kurzfristigen Verstärkung der Schmerzen kommen. Dieses ist Zeichen einer einsetzenden therapeutischen Wirkung. Die Blutbildung kann einige Wochen nach der Therapie absinken, sodass wöchentlich Blutbildkontrollen durchgeführt werden müssen.
Werden die Kosten der Behandlung von der Krankenkasse übernommen?
Die Kosten für Untersuchung und Therapie übernehmen in der Regel die gesetzlichen und privaten Krankenversicherungen.
Radiosynoviorthese bei Gelenkerkrankungen
Die Radiosynoviorthese, abgekürzt RSO, ist eine seit vielen Jahren bewährte Methode zur Behandlung entzündlicher Gelenkerkrankungen. Das Therapieziel ist die Wiederherstellung einer gesunden Gelenkinnenhaut durch eine lokale radioaktive Bestrahlung. Voraussetzung für eine RSO-Behandlung ist der Nachweis, dass eine Gelenkentzündung vorliegt. Die Diagnose wird in der Regel auf Grund einer Skelettszintigraphie oder einer Kernspintomographie (MRT) gestellt. Die RSO ist keine einmalige Therapie, sondern kann bei Bedarf auch wiederholt werden.
Typische Anwendungsgebiete der RSO:
- Rheumatoide Arthritis
- Aktivierte Arthrose (schmerzhafter, entzündlicher Gelenkverschleiß)
- Psoriasis-Arthritis (Schuppenflechte mit Gelenkbeteiligung)
- Wiederkehrende Gelenkergüsse
- Chronische Reizzustände bei Kunstgelenken
- Bakerzyste (Ausstülpungen der hinteren Kniegelenkkapsel in die Kniekehle)
Welche Gelenke können mit einer RSO behandelt werden?
Alle Gelenke an Armen und Beinen (Finger-, Hand- und Fußgelenke, Kniegelenke, Hüften, Ellenbogen- und Schultergelenke)
Welche Voruntersuchungen sind vor Durchführung einer RSO erforderlich?
Vor der Therapie findet immer eine Vorbesprechung statt. Es muss geklärt werden, ob das betroffene Gelenk von einer Radiosynoviorthese profitieren könnte. Für die Beurteilung sind Ihre Anamnese, Voroperationen, Vorbehandlungen und Beschwerden entscheidend. In der Regel wird eine aktuelle Bildgebung (MRT oder Skelettszintigraphie) vor der Therapie benötigt, um das Ausmaß der Entzündung und des Gelenkverschleisses abzuschätzen und um sicher zu stellen, dass die Beschwerden nicht durch eine bisher nicht bekannte Erkrankung hervorgerufen werden. Bei Kniegelenkbeschwerden wird zusätzlich eine Gelenksonographie durchgeführt. Anschließend wird in Zusammenschau aller Befunde und des Gesamtbilds entschieden, ob eine Radiosynoviorthese sinnvoll ist.
Wie wird die Radiosynoviorthese durchgeführt?
Das für die Behandlung benötigte Präparat wird individuell für Sie eine Woche vor dem Behandlungstermin bestellt und darf nur Ihnen und niemandem sonst gegeben werden. Wenn Sie ihren Behandlungstermin nicht einhalten können, sagen Sie ihn bitte spätestens eine Woche vorher ab.
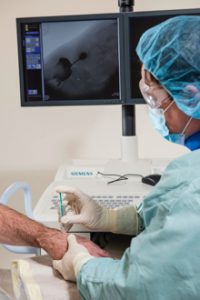
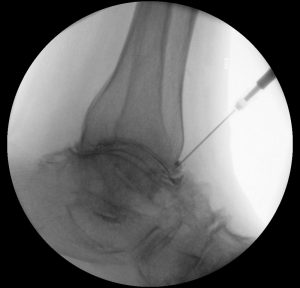
RSO Injektion
Am Behandlungstag wird die Haut über dem Gelenk desinfiziert. Dann wird mit einer dünnen Nadel eine örtliche Betäubung durchgeführt und gleichzeitig die Punktion des Gelenkes vorgenommen. Dies erfolgt meist unter Röntgensicht-Kontrolle (Durchleuchtung). Bei größeren Ergüssen werden diese entlastet. Durch eine Gelenkdarstellung (Arthrograhie) kann die Verteilung des zu injizierenden Radionuklids abgeschätzt werden. Dann erfolgt die Injektion der radioaktiven Substanz. Bei den mittelgroßen und großen Gelenken wird direkt im Anschluss an die Injektion die Verteilung des Radionuklids im Gelenk durch ein sogenanntes Verteilungsbild überprüft. Unmittelbar nach der Behandlung muss das behandelte Gelenk für 48 Stunden mit einem Schienenverband ruhig gestellt werden, um zu verhindern, dass die injizierte radioaktive Substanz aus dem Gelenkinnenraum über die Lymphbahnen abfließt oder durch den Stichkanal herausgepresst wird. Wenn eine RSO an den unteren Extremitäten durchgeführt werden soll, bringen Sie bitte am Behandlungstag Unterarmgehstützen zum Entlasten des behandelten Gelenkes mit. Falls der von uns angelegte Verband drücken sollte, so können Sie ihn abwickeln und wieder neu anlegen. Nicht behandelte Gelenke dürfen in dieser Zeit normal bewegt werden.
Nach 48 Stunden ist die radioaktive Substanz in der Gelenkschleimhaut fixiert und kann nicht mehr heraustreten. Eine Ruhigstellung ist nicht länger erforderlich. Schiene/Schlinge und Verband können entfernt werden. Bei einem erhöhten Thromboserisiko wird zusätzlich eine Thromboseprophylaxe mit Heparin durchgeführt. In der ersten Woche nach der Therapie sollten Sie das behandelte Gelenk noch schonen und stärkere Belastungen vermeiden (z.B. kein Sport oder Krankengymnastik). Falls das behandelte Gelenk beruflich stark beansprucht wird, werden Sie für eine Woche krankgeschrieben.
Welche Nebenwirkungen können auftreten?
Nach einer Radiosynoviorthese kann es zu einem kurzfristigen – Stunden bis Tage später einsetzenden – Reizzustand des Gelenkes kommen und zur Verstärkung der Gelenkbeschwerden. Es können eine Schwellung oder Überwärmung des Gelenkes sowie unangenehmes Stechen oder Kribbeln auftreten. Mit kalten Umschlägen oder einer Eismanschette sind die Beschwerden meistens gut zu lindern. Ein entzündungshemmendes Schmerz-mittel kann ggf. zusätzlich eingenommen werden.
Extrem selten aber sehr gefährlich sind bakterielle Infektionen nach Gelenkpunktionen. Eine Infektion des Gelenkes könnte vorliegen, wenn die Gelenkbeschwerden stetig zunehmen, das Gelenk stark überwärmt und gerötet ist. Strahlenschäden der Haut können durch rückfließende Radioaktivität aus dem Stichkanal oder durch unpräzise intraartikuläre Injektionen auftreten und im ungünstigen Fall zu einem kleinen, langsam heilenden Hautgeschwür führen. Relevante Gelenkeinblutungen treten nur bei gleichzeitiger Einnahme von blutgerinnungshemmender Medikation auf. Möglicherweise muss Ihre Medikation vor der RSO umgestellt werden.
Nach einer Radiosynoviorthese der unteren Extremität (Hüfte, Knie, Fuß), besteht im Rahmen der vorgeschriebenen Ruhigstellung ein geringes Risiko für die Entwicklung eines Blutgerinnsels in einer Beinvene (Venenthrombose), deshalb werden Ihnen zur Vorbeugung Heparin-Spritzen verordnet.
Wann darf eine RSO nicht durchgeführt werden?
- Bei einer Schwangerschaft.
- Bei Verdacht einer Gelenkinfektion
- Bei größerer Gelenkeinblutung
- Bei einer geplatzten Bakerzyste in der Kniekehle
Werden die Kosten der RSO von der Krankenkasse übernommen?
Ja, die RSO ist eine Regelleistung aller gesetzlichen und privaten Krankenkassen.
Radioimmun-Therapie mit Zevalin
Eine Radioimmun-Therapie mit Zevalin ist eine zielgerichtete Behandlung von CD20-positiven B-Zell-Lymphomen. Dabei wird ein Antikörper mit einem Radioisotop verbunden. Der monoklonale Antikörper Ibritumomab erkennt eine bestimmte Oberflächenstruktur auf den B-Zellen, genannt CD20-Antigen, und bindet daran. An ihm befindet sich ein sog. Chelator, Tiuxetan, welcher das Radioisotop an den Antikörper bindet. Das Radioisotop 90Yttrium ist ein strahlendes Element. Die von ihm ausgesandte Strahlung ist in der Lage, Zellen in einem Umkreis von ca. 5 mm zu schädigen und abzutöten. Da das CD20-Antigen ausschließlich auf B-Zellen vorkommt, kann Zevalin spezifisch und zielgenau nur an diese Zellen binden und die Strahlung übertragen, die bösartige B-Zellen schädigt.
Für welche Lymphomerkrankung ist die Zevalin®-Therapie zugelassen?
Die Therapie mit Zevalin ist für die Behandlung von erwachsenen Patienten mit follikulärem B-Zell-Non-Hodgkin-Lymphom zugelassen, die nach einer Behandlung mit Rituximab (MabThera®) einen Rückfall erleiden (d.h. rezidivieren) oder die gar nicht auf eine Therapie mit Rituximab angesprochen haben (d.h. refraktär sind). In einer klinischen Studie sprachen 74% der Patienten mit einem follikulären Lymphom auf Zevalin an, die zuvor nicht mehr auf eine alleinige Therapie mit Rituximab angesprochen hatten.
Die Indikation zur Radioimmuntherapie wird vom Hämato-Onkologen gestellt. Die Durchführung der Therapie erfolgt in enger Kooperation mit dem Nuklearmediziner, da bei der Anwendung von Zevalin Strahlenschutzbedingungen zu beachten sind.
Wie wird die Behandlung durchgeführt?
Der genaue Ablauf der Behandlung ist so, dass Sie am ersten Behandlungstag (Tag 1) von Ihrem behandelnden Onkologen die erste Infusion Rituximab erhalten. Es wird als Lösung über einen Zeitraum von ein bis zwei Stunden direkt in den Blutkreislauf verabreicht. Eine Woche später (Tag 8) erhalten Sie erneut eine Infusion Rituximab und direkt anschließend eine Infusion mit 90Yttrium-markiertem Zevalin® in der Nuklearmedizin.
Nach Abschluss der Behandlung sind zunächst kurzfristige Kontrolluntersuchungen bei Ihrem Hämato-Onkologen erforderlich.
Welche Nebenwirkungen können auftreten?
Neben den allergischen Reaktionen auf den Antikörper sind vor allem eine Verminderung der Blutzellbildung im Knochenmark von Bedeutung mit der Folge einer Leukopenie, Thrombopenie und/oder Anämie. Stark erniedrigte Blutzellwerte können zu ernsthaften oder lebensbedrohlichen Komplikationen, wie z.B. Infektionen oder Blutungen, führen. Selten sind milde Nebenwirkungen wie Schwäche, Bauch- oder Rückenschmerzen, Kurzatmigkeit, vermehrter Husten, Schüttelfrost, Reizungen des Rachens, Fieber, Kopfschmerzen, Übelkeit, Erbrechen, Schwindelgefühl und Hautausschläge. Als späte Reaktion kommen in seltenen Fällen auch Myelodysplasie oder Akute Leukämie vor.
Werden die Kosten der Behandlung von der Krankenkasse übernommen?
Die Kosten für die Therapie übernehmen in der Regel die gesetzlichen und privaten Krankenversicherungen.