Behandlungen: Interventionelle Radiologie
Die interventionelle Radiologie (IVR) umfasst eine Vielzahl von Verfahren zur Behandlung von verschiedensten Erkrankungen.
Ein entscheidender Vorteil der interventionellen Radiologie ist die geringe Belastung für den Patienten. Meist reicht eine örtliche Betäubung aus. Die Ballondilatation ist z.B. eine der Standardmethoden um Gefäßverengungen aufzuweiten („Schaufensterkrankheit„). Hierbei wird ein kleiner Ballon in ein Blutgefäß eingebracht und anschließend kurzfristig aufgeblasen. Die Engstelle des Gefäßes kann hierdurch beseitigt werden.
Darüber hinaus bieten wir modernste Verfahren z.B. zur Behandlung von Leberkrebs oder Metastasen oder zur Verödung von sog. Myomen der Gebärmutter an.
Wir verfügen über höchste Kompetenz im Bereich interventionelle Radiologie: Seit 2010 sind wir offizielles Ausbildungszentrum nach den Richtlinien der Deutschen Gesellschaft für interventionelle Radiologie (DEGIR) und seit 2012 Teil des interdisziplinären, zertifizierten Gefäßzentrum Stade (nach DGG und DEGIR).
Weiterführende Informationen:
Allgemeine Patienteninformation
Pro Jahr nehmen wir in unserer hochmodernen Angiographie-Suite des MVZ Klinik Dr. Hancken im Elbe Klinikum Stade über 500 Interventionen zur Therapie von Gefäßerkrankungen vor. Unser Ziel ist es, Sie nach den aktuellen Leitlinien so schonend wie möglich zu behandeln. Deshalb werden wir viele Eingriffe endovaskulär – innerhalb der Gefäße – planen und durchführen.
Selbstverständlich werden Sie vor jedem Eingriff ausführlich von einem Arzt unseres Zentrums über die geplante Maßnahme informiert. Bei diesem Aufklärungsgespräch wird der Arzt Risiken und Nebenwirkungen sowie den Ablauf mit Ihnen erörtern.
In der Regel können diese Eingriffe ambulant durchgeführt werden.
Ist der diagnostische Eingriff schmerzhaft?
Eine solche Prozedur wird immer unter lokaler Betäubung durchgeführt und ist in der Regel erheblich weniger schmerzhaft als eine Operation
Wie kann ich mich vorbereiten?
Sie sollten auf jeden Fall aktuelle Blutwerte von Ihrem Arzt und alle Ihre Medilkamente mitbringen. Vor einigen Untersuchungen dürfen Sie nichts Essen oder Trinken.
Genaueres erklären wir Ihnen dann bei der Terminabsprache.
Wo werden solche Eingriffe durchgeführt?
Unser Behandlungszentrum für IVR liegt in unserer Radiologischen Praxis in der Elbe Klinik Stade.
Kleinere Eingriffe werden auch an unseren anderen Standorten durchgeführt.
Was muss ich zur Untersuchung mitbringen?
Versicherte der gesetzlichen Krankenversicherung müssen Ihre Versichertenkarte und eine Überweisung von Ihrem Arzt mitbringen.
Versicherte einer privaten Krankenversicherung sollten ebenfalls einen Überweisungsschein mitbringen. Anhand der Fragestellung auf dem Überweisungsschein kann eine zielgenauere Untersuchung erfolgen.
Verengungen der peripheren Arterien und Venen
Verengungen in den Bein- oder seltener Armarterien, die sogenannten peripheren arteriellen Verschlusskrankheiten (PaVK), sind ein weitverbreitetes Leiden, das vor allem bei älteren Menschen und Rauchern auftritt. Etwa 4,5 Millionen Männer und Frauen sind allein in Deutschland von dieser Erkrankung betroffen.
Im Gefäßzentrum Elbe-Weser können diese Stenosen durch Katheter-gestützte Therapieverfahren, eine perkutane transluminale Angioplastie (PTA), beseitigt werden: Dabei werden nach Punktion der Leisten- oder Armgefäße die entsprechenden Gefäßabschnitte unter Röntgenkontrolle mit einem Katheter aufgesucht und durch die Injektion eines Kontrastmittels dargestellt. Anschließend wird ein Ballon eingebracht, der im Bereich der Engstelle geöffnet wird, um sie aufzudehnen (Ballonangioplastie). Vor allem bei Diabetes-Patienten werden häufig Ballons mit einer Medikamentenbeschichtung verwendet, die ein durch die Zuckerkrankeit begünstigtes erneutes „Zuwachsen“ der Engstelle verhindern sollen.
Zusätzlich können in Gefäßengstellen auch kleine Metallröhrchen (Stents) eingebracht werden, die nach Entfaltung das Gefäß offen halten.
Für diese Eingriffe ist in der Regel nur eine örtliche Betäubung erforderlich und die Patienten können nach einer kurzen Ruhepause die Klinik wieder verlassen.
Thrombektomie und Thrombolyse
Bei der Thrombolyse wird ein Blutgerinnsel (Thrombus) in einem Gefäß mit Hilfe von Medikamenten aufgelöst. Dabei wird ein Katheter direkt in den Thrombus geführt und dort ein gerinnselauflösendes Medikament verabreicht. Bei einem größeren Gerinnsel, das den Blutfluss in einem größeren Gefäß blockiert, kann der Thrombus auch über den Katheter abgesaugt werden (mechanische Thrombektomie).
Seit Januar 2016 werden in unserem Gefäßzentrum auch intracranielle Thrombektomien zur Therapie von akuten Schlaganfällen, die durch ein Blutgerinnsel in größeren Hirngefäßen verursacht wurden, durchgeführt. Dabei wird über einen Katheter ein kleines Drahtgeflecht in den Thrombus eingebracht und das Gerinnsel herausgezogen. Durch diese mechanische Thrombektomie können Patienten oft vor den schweren Folgen eines Schlaganfalls bewahrt werden. Etwa zehn Prozent der sogenannten ischämischen (durch Gerinnsel) ausgelösten Schlaganfälle könnten mit Hilfe der Thrombektomie therapiert werden, wenn die Patienten rechtzeitig eingeliefert werden.
Myom-Embolisation
Bei etwa jeder dritten Frau entwickeln sich bis zu Beginn der Wechseljahre gutartige Tumore in der Gebärmutter, die oft heftige Beschwerden verursachen. Mit den Methoden der interventionellen Radiologie kann dies in vielen Fällen und ohne große Operation verhindert werden. Einfach erklärt: Die Blutversorgung der Myome wird unterbrochen – sie werden weich und schrumpfen. Ohne Technik geht hier nichts. Der Eingriff, die sogenannte Embolisation, ist schonend und erfolgt mit radiologischer Unterstützung: Der „Tatort“ wird durch über die Blutgefäße erreicht.
Irgendwann war die Situation unerträglich geworden: Helga S. (Name geändert) litt unter immer heftigeren Beschwerden. Bei der 47-Jährigen hatten sich seit Jahren gutartige Geschwülste in der Gebärmutter entwickelt. Eines davon war so stark gewachsen, dass es auf die Blase drückte und neben heftigen Schmerzen und starken Blutungen während der Menstruation auch einen ständigen Harndrang auslöste. Bis zu 20 Mal pro Tag und Nacht musste sie eine Toilette aufsuchen. Frau S. war passionierte Joggerin, diesem Sport konnte sie wegen ihrer Beschwerden nicht mehr nachgehen.
Helga S. ist kein Einzelfall: Etwa 20 bis 40 Prozent aller Frauen entwickeln nach dem 20. Lebensjahr Myome im Uterus. Die meisten dieser gutartigen Tumore sind solide Wucherungen von der Konsistenz harter Radiergummis. Nur bei etwa einem Drittel der Betroffenen bleiben diese Geschwülste symptomlos, zwei von drei Frauen leiden unter teils erheblichen Beschwerden wie verlängerten und/oder verstärkten Menstruationsblutungen, Bauchschmerzen oder auch Rücken- und Seitenschmerzen durch den Druck der Myome auf die Becken und Beine versorgenden Nervenbahnen. Häufig tritt infolge der starken Blutungen auch eine Blutarmut ein, die durch Funktionsstörungen von Blase und Darm noch verstärkt werden kann.
Bis zu 30 Zentimeter
Die Größe dieser sogenannten uterinen Myome variiert von wenigen Millimetern bis zu 30 und mehr Zentimetern, in diesen Fällen ist die Gebärmutter gedehnt wie bei einer Schwangerschaft im fünften Monat. In zwei von drei Fällen bilden sich mehrere Myome unterschiedlicher Größe. Das Wachstum dieser gutartigen Tumore ist vom Hormonhaushalt abhängig, sie können während einer Schwangerschaft schnell anwachsen. Nach der Menopause schrumpfen sie häufig und verlieren ihre feste Konsistenz, sofern die Patientinnen nicht gegen Wechseljahrsbeschwerden wie z.B. Hitzewallungen mit einer Hormontherapie behandelt werden.
In den meisten Fällen bereiten die Myome in den Jahren vor der Menopause oder in den Wechseljahren die größten Beschwerden, danach werden sie kleiner und weicher.
Behandelt werden die Gebärmuttermyome häufig zunächst mit einer konservativen medikamentösen Therapie. Dabei können entzündungshemmende Medikamente, Ovulationshemmer und Hormontherapien eingesetzt werden, die allerdings auch Wechseljahrbeschwerden auslösen können. Nach Absetzen der Hormonbehandlung kommt es allerdings häufig zu einem erneuten Wachstum der Myome.
Umfrage zur Frauengesundheit
Wenn sich mit der medikamentösen Behandlung keine dauerhafte Besserung erzielen lässt, ist die operative Entfernung der Myome einzeln oder samt Gebärmutter die am häufigsten praktizierte Methode, die Frauen ohne Kinderwunsch oder nach abgeschlossener Familienplanung empfohlen wird. Das Robert-Koch-Institut stellte bei einer großen Umfrage zur Frauengesundheit 2014 fest, dass allein im Jahr 2012 in Deutschland 133 000 Gebärmutterentfernungen durchgeführt wurden, etwa die Hälfte der Patientinnen war bei der Operation zwischen 40 und 49 Jahre alt. In Deutschland wird etwa 17,5 Prozent der Frauen im Alter von 18 bis 79 Jahren im Laufe ihres Lebens die Gebärmutter entfernt – davon rund 85 Prozent auf Grund von gutartigen Erkrankungen. In Dänemark beispielsweise wird nur bei zehn Prozent der Frauen eine Hysterektomie durchgeführt.
Auch Frau S. hatte sich längst mit einer großen Operation abgefunden, als sie ihre Frauenärztin wieder aufsuchte. Die vorangegangene medikamentöse Therapie hatte nicht das erwartete Ergebnis gebracht, die Myome reagierten zu langsam auf die Hormontherapie, die Patientin litt aber sehr unter den Nebenwirkungen. Doch dann kam alles anders. Die Gynäkologin schlug ihr einen minimalinvasiven Eingriff vor: eine Myom-Embolisation. Nach weiteren ausführlichen Gesprächen mit Dr. Thorsten Kokott, dem Chefarzt der Frauenklinik des Elbe Klinikums Stade, stimmte Helga S. zu. Anschließend wurde sie an Dr. Kersten Mückner, den Chefarzt des MVZ Radiologie und Nuklearmedizin Klinik Dr. Hancken und Spezialisten für interventionelle Radiologie im Elbe Klinikum Stade, weitergeleitet.Er führt diese Eingriffe in enger Kooperation mit Dr. Thorsten Kokott durch.
So funktioniert das Verfahren
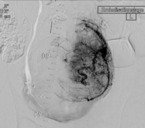
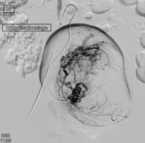
„Als Alternative zur großen OP können wir Frauen vor der Menopause mit Beschwerden durch die Myome die Embolisation als minimalinvasiven Eingriff anbieten, sofern kein Kinderwunsch besteht“, sagt Dr. Kersten Mückner, „Im Prinzip drosseln wir mit einer Myom-Embolisation die Blutzufuhr der gutartigen Geschwülste. Dadurch schrumpft das Gewebe, die Myome werden weich und bereiten keine Beschwerden mehr“, erklärt Dr. Mückner das Verfahren. In beide Leistenarterien werden Katheter eingebracht und bis in die Uterusarterie vorgeschoben. Mit Hilfe eines Kontrastmittels wird dann die Gefäßversorgung der Gebärmutter dargestellt, um die Blutgefäße, die das Myom versorgen, präzise erkennen zu können. Danach wird der Katheter gezielt in die kleineren Gefäße, die das Myome versorgen, gelenkt. „Wenn wir am Ziel angekommen sind, werden kleine Kunststoffkügelchen, sogenannte Polyvenylalkohol-Partikel, langsam in das Gefäß injiziert. Diese fließen dann mit dem Blut in die Endarterien und blockieren sie.“ Der Vorgang wird auf der Gegenseite wiederholt. Wenn der Blutfluss durch die Embolisation um 30 bis 60 Prozent reduziert wird, beginnen die Myome zu schrumpfen, ohne dass dabei die Gebärmutter selbst Schaden nimmt.
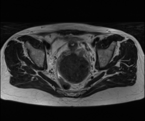
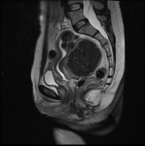
In den ersten Tagen nach dem minimalinvasiven Eingriff erhielt Helga S. noch eine Schmerztherapie, konnte aber nach zwei Tagen die Klinik verlassen, nach weniger als zwei Wochen ihr normales Leben aufnehmen und bald auch wieder ihr tägliches Laufpensum absolvieren. Ein Kontroll-MRT nach drei Monaten zeigte, dass sich die Myome deutlich verringert hatten. Auch die Beschwerden, die sie so lange ertragen hatte, waren weg. Sie hat ihre Lebensqualität zurückgewonnen. co
Weitere Informationen zur Myom-Embolisation
Das Verfahren wurde bereits 1998 von dem amerikanischen Radiologen Scott Goodwin an der Universität von Kalifornien in Los Angeles entwickelt und erprobt. Im Jahr 2006 veröffentlichte Goodwin zusammen mit Kollegen die Ergebnisse einer Studie, die an 16 medizinischen Zentren in den USA mit 149 Patientinnen mit Myomen, die sich für eine Gebärmutterarterien-Embolisation (Uterine-Artery-Embolisation, UAE) entschieden hatten, und 60 Patientinnen, die einer Entfernung der Gebärmutter zugestimmt hatten, durchgeführt worden war.
Hier konnte gezeigt werden, dass die UAE-Patientinnen das Krankenhaus im Schnitt am zweiten Tag nach dem minimalinvasiven Eingriff verlassen konnten – die Frauen, denen der Uterus operativ entfernt wurde, erst nach zweieinhalb Tagen. UAE-Patientinnen konnten nach 15 Tagen wieder ihr normales Leben aufnehmen und im Prinzip schon nach zehn Tagen wieder an ihren Arbeitsplatz zurückkehren. Bei den Frauen mit Hysterektomie dauerte es 44 Tages bis sie wieder fit waren, sie konnten auch erst nach 37 Tagen wieder arbeiten. Bei 40,1 Prozent der Patientinnen, die sich für die operative Entfernung des Uterus entschlossen hatten, kam es zu wenigstens einer Komplikation, bei den UAE-Frauen waren es nur 22,1 Prozent.
Verschliessen von Aneurysmen
Aussackungen der Bauchschlagadern, sogenannte Aneurysmen, treten vor allem im höheren Lebensalter häufig auf. Sie stellen eine ernste Lebensbedrohung dar, wenn sie reissen. Deshalb ist ab einer gewissen Größe des Aneurysma ein Eingriff zur Stabilisierung der Bauchschlagader in dem gefährdeten Bereich meistens unumgänglich. Für die Behandlung dieser Gefäßaussackungen der Becken-, Bein- und Armarterien steht in unserem Gefäßzentrum die neueste Technologie zur Verfügung. Durch die enge Kooperation zwischen Radiologen und Gefäßchirurgen setzen wir bei der Behandlung von Aneurymen der Hauptschlagader (Aorta) in den meisten Fällen EVAR ein: die endovaskuläre Implantation von Stents wie die Gefäßstützen bzw. Rohrprothesen zur Stabilisierung der Aorta genannt werden. Durch den Stent wird das Aneurysma vom Blutstrom in der Aorta getrennt. Ein weiteres Wachsen des Aneurysma und das damit verbundene Risiko eines Einreißens (Dissektion) werden durch diesen Eingriff verhindert.
Die Stabilisierung kann aber auch durch einen offen-chirurgischen Eingriff erfolgen. Welches Verfahren für den einzelnen Patienten das Beste ist, wird individuell entschieden. Die Wahl der Methode hängt unter anderem von anatomischen Faktoren sowie den Begleiterkrankungen ab. Jeder Fall wird durch Spezialisten der entsprechenden Fachabteilungen analysiert und interdisziplinär besprochen.
Im Falle eines Aortenrisses wird die undichte Stelle durch den Stent verschlossen und der Abschnitt der Aorta stabilisiert. Die Intervention erfolgt in der Regel in Vollnarkose, kann unter Umständen aber auch in örtlicher Betäubung durchgeführt werden.
Therapeutischer Verschluss von Blutgefäßen und Endoleckagen
Zu unserem Therapieangebot gehört auch die Behandlung von akuten Blutungen
- des Verdauungstraktes,
- des Uterus durch Gebärmuttermyome,
- aus anderen gut- oder bösartigen Tumoren (z.B. Lebermetastasen),
- aus Krampfadern im weiblichen Becken,
- durch Gefäßmissbildungen
- aus Arterio-venöse Kurzschlussverbindungen (AV-Fisteln) oder
- Endoleckagen (Undichtigkeit) nach Stent-Einsatz und
- Nasenbluten
Diese Blutungen können wir gering invasiv unter anderem mit modernen Partikel-Embolisaten und Flüssigembolisaten sowie neuesten Embolisations-Drähten behandeln. Bei der Embolisation (endovaskulärer Gefäßverschluss) wird das betroffene Gefäß mit selbstaushärtenden Flüssigembolisaten oder kleinen Partikeln, die über einen Katheter in das Gefäß abgegeben werden, verschlossen. Die Embolisate setzen sich an der Gefäßwand fest und reduzieren den Blutfluß. Es können aber auch kleine Drähte (sog. Coils) eingesetzt werden, die sich im Gefäß aufknäulen. Meistens werden mehrere Verfahren des Gefäßverschlusses, z. B. Partikel- und Coilembolisation, kombiniert. Der verminderte Blutfluss im Gefäß löst eine lokale Gerinnung aus und das Gefäß bleibt verschlossen.
Lungenembolie-Prophylaxe mittels Cava-Filter
Wenn bei einer bestehenden tiefen Beinvenen-Thrombose eine gerinnselauflösende Therapie nicht möglich oder nicht wirksam ist, kann zur Vorbeugung einer Lungenarterienembolie ein Cava-Filter eingesetzt werden. Cava-Filter sind feine selbstexpandierbare und selbstfixierende Metallkonstruktionen, die abgelöste Blutgerinnsel an ungefährlicherer Stelle in der unteren Hohlvene (Vena cava inferior) auffangen, sodass diese nicht in die Lungenstrombahn gelangen können. Wenn die Gefahr einer Lungenembolie gebannt ist, kann der Filter wieder entfernt werden.


